 2· La mamografía, debe realizarse toda mujer a partir de los 40 años. Si la mujer tiene antecedentes familiares de cáncer de mama hay que adelantar el examen 10 años. No se debe esperar a tener síntomas, ya que en la mayoría de los casos el cáncer de mama es asintomático. En la mujer de menos de 40 años se prefiere la ecografía mamaria a la mamografía, ya que por la densidad de la mama se observan mejor las posibles lesiones.
2· La mamografía, debe realizarse toda mujer a partir de los 40 años. Si la mujer tiene antecedentes familiares de cáncer de mama hay que adelantar el examen 10 años. No se debe esperar a tener síntomas, ya que en la mayoría de los casos el cáncer de mama es asintomático. En la mujer de menos de 40 años se prefiere la ecografía mamaria a la mamografía, ya que por la densidad de la mama se observan mejor las posibles lesiones.Translate
domingo, 30 de marzo de 2014
Los chequeos médicos que toda mujer debería realizarse
 2· La mamografía, debe realizarse toda mujer a partir de los 40 años. Si la mujer tiene antecedentes familiares de cáncer de mama hay que adelantar el examen 10 años. No se debe esperar a tener síntomas, ya que en la mayoría de los casos el cáncer de mama es asintomático. En la mujer de menos de 40 años se prefiere la ecografía mamaria a la mamografía, ya que por la densidad de la mama se observan mejor las posibles lesiones.
2· La mamografía, debe realizarse toda mujer a partir de los 40 años. Si la mujer tiene antecedentes familiares de cáncer de mama hay que adelantar el examen 10 años. No se debe esperar a tener síntomas, ya que en la mayoría de los casos el cáncer de mama es asintomático. En la mujer de menos de 40 años se prefiere la ecografía mamaria a la mamografía, ya que por la densidad de la mama se observan mejor las posibles lesiones.domingo, 23 de marzo de 2014
Importancia de la vacunación contra el VPH
Resaltan importancia de la vacuna contra el VPH
miércoles, 19 de marzo de 2014
Cáncer oral por VPH 16
martes, 11 de marzo de 2014
Embarazo y VPH
El virus de papiloma humano (VPH) es quizá la infección transmitida sexualmente más común en los Estados Unidos. Existen 5.5 millones de nuevos casos de VPH cada año y aproximadamente 20 millones de americanos están infectados.
Existen mas de 200 tipos de VPH y aproximadamente 20 a 30 tipos infectan el tracto genital femenino; ciertamente el VPH está asociado a varias condiciones clínicas, VPH 6 y 11 causan comúnmente los condilomas genitales, aunque el VPH 16 y 18 causan neoplasia intraepitelial cervical y cáncer invasivo.
La función más importante del frotis de Papanicolaou anormal y la colposcopía durante el embarazo es identificar células de le siones precursoras y cáncer cervico uterino. Existen cambios fisiológicos normales del embarazo que alteran la morfología cervical y dificultan la identificación de alteraciones.
El virus del papiloma humano esta involucrado en la mayoría de las lesiones preinvasivas e invasivas del cérvix. Ambos tipos oncogénicos y no oncogénicos pue den complicar el embarazo. La infección po r VPH con tipos oncogénicos pueden conducir a una citología cervical anormal detectada durante el embarazo la cual requiere un diagnóstico oportuno y en casos indicados realizar tratamiento.
El embarazo asociado a VPH se considera de ALTO RIESGO. El embarazo es la oportunidad ideal para realizar un tamiz de neoplasia cervical, por lo que se recomienda realizar un Papanicolaou en la pr imera visita prenatal y otra a las seis semanas del postparto, lo que ha mostrado re ducir el porcentaje de falso negativo. ) Sin embargo la exactitud diagnóstica del Papanicolaou puede ser alterada debido a lo s cambios fisiológicos del embarazo.
COLPOSCOPIA EN LA MUJER EMBARAZADA
Los principios de la colposcopía son los mismo s que en la s mujeres no grávidas. Los hallazgos en la colposcopía están relacionados a los cambios cervicales por el embarazo La colposco pía debe ser realizada por un colposcopista experto.
PRESENCIA DE VPH EN EL LIQUIDO AMNIOTICO, CERVIX Y PLACENTA
Se han identificado la presencia de elementos dentro de las regiones reguladoras de muchos tipo s de VPH anogenitales, que responden a la progesterona. La expresión de genes celulares específicos pueden ser modulados inicialmente por las hormonas y posteriormente estos genes activados pueden modular la expresión de VPH en la célula; así se ha suge rido que en el VPH 16 responde a acción hormonal directa. Se reportado que la progesterona puede actuar sobre las células infectadas p o r VPH y causar una estimulación durante el embarazo que resulta en un incremento en el número de copias del genoma viral y proliferación de las células infectadas.
El periodo de incubación del virus es de seis a ocho meses, el condiloma es muy contagioso, se ha descrito que el preservativo no tiene una protección del 100%, se sabe que en pacientes d e riesgo protege en un 60%, y el uso de anticonceptivos orales por más de 10 años también es un riesgo y la regresión espontánea es incierta, el riesgo de transmisión aumenta en relación con el número de parejas sexuales (más de cinco compañeros sexuales, aumenta hasta siete veces mas el riesgo), enfermedades de transmisión sexual, con historia de herpes y uso de anticonceptivos orales. Las lesiones pueden ser asintomáticas o sintomáticas (prurito, descarga vaginal, sangrado, síntomas obstructivos en uretra, vagina o recto y dolor en las relaciones sexuales).
Se reporta que el VPH no se transmite de una manera frecuente en el periodo neonatal, sin embargo los estudios publicados se contradicen, algunos estudios han mostrado una transmisión a los infantes de mujeres infectadas con el VPH algunos estudios han mostrado una transmisión a los infantes de mujeres infectadas con el VPH del <1.5%, aunque otros estudios reportan una prevalencia en los neonatos del 3 2 % al 72% en niños nacidos de una mujer con infección d e VPH y del 5 al 29% en niños nacidos de mujeres sin infección de VPH.
MANEJO DE CONDILOMAS ACUMINADOS EN EL EMBARAZO
Las verrugas genitales visibles pueden resolverse espontáneamente, permanecer igual o aumentar de tamaño. El objetivo de tratamiento es eliminar las verrugas sintomáticas. El virus VPH 6 y 11 son los tipos más comunes en los condilomas acuminados y múltiples investigadores reportan la asociación entre las madres quienes tienen infección por VPH y su incidencia con RRP.
La función más importante del Papanicolaou y la colposcopía durante el embarazo es excluir cáncer invasor. El manejo de la citología anormal en el embarazo es similar a la de la paciente no embarazada, sin embargo el efecto del embarazo dificulta distinguir las lesiones de los cambios cervicales que se dan en el embarazo.
El manejo conservador en las lesiones intraepiteliales cervicales durante el embarazo es la regla y se deberá llevar un seguimiento riguroso de las lesiones para ofrecer el manejo mas adecuado para el bienestar tanto de la madre como del feto. Otras ventajas del tratamiento de condilomas son: reducir o evitar qu e aumente el tamaño de los mismos, disminuir el número de lesiones, prevenir sangrado e infección y atenuar, tanto las molestias como la ansiedad de la paciente.
Está indica da la aplicación de ácido tricloroacético, escisión local o tratamiento con láser, así como crioterapia en pacientes con condilomas. Debido al riesgo de papilomatosis recurrente del tracto respiratorio en el neonato y al mal pronóstico del mismo, la operación cesárea está justificada, como una indicación en las pacientes que cursan con condilomas acuminados en el tracto genital.
BIBLIOGRAFIA
1 Muller Carolyn, Smith Harriet. Cervical N eoplasia Complicating Preg nancy.Obstet Gyneco l Clin N Am2 005;32:533-46. 2 Hernandez-Girón C, Smith JS, Lorincz A, Lazc ano E, Hern ández-Avila M, Salmeró n J. High- risk human papillomavirus detection and related risk factor s among preg nant and nonpregnant women in Mexico. Sex T r ans Dis 20 05; 32:613-18.
3 Ault KA. Human papillomavirus in fections: di agnosis, tre a tment, and hope for a vaccine. Obstet Gyn e col Clin No rth Am.2003 ;30:809-17.
4 Apgar Brotzman Spitzer. Colposcopi a Principios y práctica. Mc Graw Hill. 2003:413- 31.
5 Brown D, Berran P, Kaplan KJ, W i nter WE 3 rd , Zahn CM. Special situ ations: abno rmal cervical cytology during pregnan cy. Clin Obstet Gynecol 2005; 48:17 8-85.
6 Ahdoot D, Van Nostrand KM, Nguye n NJ, Tewari DS, Kuras a ki T, DiSaia PJ, et al. The effect of route delivery on re gression of abnormal cervic al cytologic find ings in the postpartum period. Am J Obstet Gynecol 1998; 178:1116-1120.
7 Armbruster-Moraes E, Ioshimoto LM, Leao E, Zugaib M. Presence of human papillomavirus DNA in a m niotic fluids of pregnant women with cervical lesions. Gyne col Oncol 1994;54:152 -8.
8 Eppel W, Worda C, Frigo P, Ulm M, Kucera E, Czerwen k a K. Huma n papillomavirus in the cervix and placenta. Obstet Gynecol 2000; 96:33 7-41.
9 Broderick D, Matityahu D, Dudhbn ai M, Alter S. Histologic and colp oscopic cor r elates of ASCUS pap smears necessary during pregnancy.J Lower Genital Tract D i s 2002;6:11 6-19.
10 Dolac Chi, et al. Repe at Colposco pic evaluations of anor mal pap smears necessary during pregnancy. Mosby-Year Book. 2003 ;189(6):133.
11 Gonzalez Antonio, et al. Resultad o anormal de la citolo gía vaginal durante la gestación. Coloma Obs t et Ginecol. 2000;51(2).
12 Ueki M, Ueda M, Ku magai K, Okamoto Y, Noda S, Matsuoka M. Cervical cytology and conservative manage ment of ce rvical neoplasia during pregnancy. Int J Gyn e col Pathol 1995;14:63-9.
13 Wozniak J, Szczepanska M, Opala T, Pisarska -Krawczyk M, Wilczak M, et al. Us e of CO2 laser in the t r eatment of condylomata acuminate of the anogenital region in pregnant women . Ginekol Pol 1995;66:103 -7.
14 Puig-Tintoré LM. La infección por pa pilomavirus.2002:40-41.
15 Donders GG. Manag ement of genital infe ctions in preg nant wome n. Curr Opin Infect Dis 2006;19:55-61.
16 Martinez Montero I, Ga rcia Mutiloa MA, Ezcurra R, Ca mpo G, Arpa E, Orbegozo R. Genital condylomatosis and pr egnancy associated wit h chorioamnionitis and premature delivery. An Sist Sanit Navar 2004;27:381-5.
17 Mancuso P. Dermatolo g ic manifestations of infectious diseases in pregnancy. J Perinat Neonatal Nurs 2000;14:1 7 -38; quiz 1 23-4. 14 18 Habel LA, Van Den Edd en SK, Sherman KJ, McKnight B, St ergachis A, Dalmg JR. Risk factor for incide nt and recurre nt condylomata acumina t e among women: A population- ba sed study. Sex Transm Dis 1998; 2 5 :285-92.
19 Gunter J. Genital and perianal warts: new treatment opportunities for human papaillomavirus infeccio n. Am J Obs t et Gynecol 2003;189:S3-11.
20 ACOG Pra c tice Bulletin. Clinica l managemen t guideline s for Obstet rician-Ginecologists. Number 61, April 2005. Human papi llomavirus. Obstet Gyn e col 2005;1 05:905-18.
21 X u S, Liu L, Lu S, Reu S. Clinical Observation on vertical transmission of human papillomavirus. Chin Med Sci J 1998 ;13:29-31.
22 Tenti P, Zap patore R, Mi gliora P, Spi n illo A, Mac c arini U, De Benedittis M, et al. Laten t human papillomavirus infectio n in pregnant women at term: a case contro l study. J Infect Dis 1997;176:27 7-80.
23 Deng D, Wen L, et al . A study o f human papilomavirus infection du ring pregna ncy and transmissio n of virus to fetus. Zhonghua Shi Yan he Lin Chuang du X u e Za Zhi. 1997;11(4):369-71.
24 Nasraty S. I n fections of the female genital tract. Prim Care 2 003;30:193-203,vii.
25 Schwartz DB, Greenbe rg MD, Dao ud Y, Reid R. Genital condylomas i n pregnancy: use of trichloroacet ic acid a nd laser therapy. Am J Obst et Gynecol. 1988;158(6 Pt 1):1407-16.
26 Bruce Patsner, et al,. Infeccione s genitales por virus del papiloma humano durante el Embarazo. Obstetricia y Ginecologí a.1994;193(105):253-260.
27 Ferenczy A. Treating genital condyloma during pregnancy with the carbon dioxide laser. A m J Obstet Gyn e col 1984;1 48:9-12
28 Plasencia JM. Cutaneo us warts, diagnosis and treatment. Prim Care 2 000;27(2):423-34.
29 Audra P. The management of pre gnant wome n presentin g with genital HPV infections. Rev Fr Gynecol Obstet 1990;85:561-3.
30 Bergman A, Bhatia NN, Broen EM. Cryotherap y for treatment of gen ital condylomata durin g pregnancy. J Reprod Med 1984;29: 432-5. 31 Savoca S, Nardo LG, Rosano TF, D’Agosta S, Nardo F. Human papilomavirus and cervical cancer. CO(2) laser va porization a s primary therapy for human papillomavirus lesions: a prospective observational study. Acta Obstet Gynecol Scand 2001;80:11 21-4.
32 Unger ER, Duarte-Fra nco E. Hu man papillomaviruses: into the new millenniu m . Obstet Gynecol Clin North Am 2001; 28: 65 3-66.
33 Genital hu man papilomavirus infections. Number 193-Jun e 1994. ACOG technical bullet i n. Int J Gynecol Obstet 1 994; 46:339 -45.
34 Andrus JG, Shapshay SM. Conte m porary ma nagem ent of laryngeal papilloma in adults and children .Ot o laryngol Clin North Am 2006;39:135 -8.
Especialista en Ginecología y Obstetricia
11 sur 1503 - 101 Col. Santiago
Puebla, Pue.
www.drbenjamingloria.com
Tel: (222) 2-37-54-15
miércoles, 5 de marzo de 2014
Noticia Vacuna VPH Marzo 2014
HPV Vaccine Achieves Population-Level Reduction of Cervical Cancer Lesions
The quadrivalent HPV vaccine is effective in reducing the risk of cervical lesions among Denmark girls, according to a study published in the Journal of the National Cancer Institute.
Pertinent Points
- The quadrivalent HPV vaccine reduced the risk of cervical lesions among Denmark women in the six years since the vaccine was approved in the country.
- The study assessed women born between 1989 and 1999, but found variations in the statistical significance of decrease in cervical lesions associated with the vaccine in different birth cohorts.
- The greatest risk reduction was found among the younger birth cohorts.
Six years after the vaccine became available in Denmark, the risk of atypia, atypia+, and cervical intraepithelial neoplasia grade 2 or 3 (CIN2/3) were statistically significantly reduced among women born between 1991 and 1994. Women born between 1989 and 1990 had a statistically significantly reduced risk of atypia+, but the risk of CIN2/3, while also decreased, was not statistically significantly reduced.
The study identified women born between 1989 and 1999 and used information on individual HPV vaccination status from 2006 to 2012. All information was obtained through national registries in Denmark. No cervical lesions were reported among women born between 1997 and 1999.
Among women who received at least one dose of vaccine, the risk for atypia or worse was statistically significantly reduced by up to 60% when compared with women who did not receive the vaccine. The risks for CIN2/3 and CIN3 were statistically significantly reduced by up to 80% for the same group when compared with nonvaccinated women, the authors reported. The greatest risk reduction was seen among the younger birth cohorts.
The authors pointed to a few limitations of the study, including that the national records did not provide information on HPV status, sexual history, or the HPV types responsible for cervical lesions later discovered. Still, the authors emphasized that the aim was to assess the ability to prevent disease overall and not to investigate specific types of lesions.
“The lower risk for cervical lesions among HPV-vaccinated women in our study is almost certainly due to a reduced risk for HPV16/18 lesions, although we had no information on the HPV types responsible for the cervical lesions detected,” wrote Susanne Krüger Kjaer, MD, DMSc, and her colleagues from the unit of Virus, Lifestyle and Genes, Danish Cancer Society Research Center in Copenhagen, Denmark.
martes, 4 de marzo de 2014
Recomendación de vacuna en varones
Virus del Papiloma Humano: los expertos recomiendan que los hombres también se vacunen
La Nube / 3 marzo 2014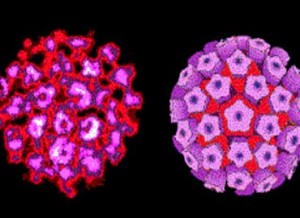 Entre las principales conclusiones alcanzadas en este encuentro destaca la recomendación realizada por los expertos de extender la vacunación de VHP a la población masculina. Las infecciones de los tejidos es una de las patologías más prevalentes entre los jóvenes. Si bien es cierto que la proporción de desarrollar este virus es de 2 a 1 de mujeres frente a hombres, los expertos aconsejaron extender su vacuna a la población masculina, por varias razones. En primer lugar, porque no suele ser diagnosticado precozmente. Es una infección de los tejidos que no presenta síntomas, tiene un alto potencial de convertirse, a largo plazo, en un carcinoma -de hecho, el 50% del cáncer de pene esta asociado a esta patología-.
Entre las principales conclusiones alcanzadas en este encuentro destaca la recomendación realizada por los expertos de extender la vacunación de VHP a la población masculina. Las infecciones de los tejidos es una de las patologías más prevalentes entre los jóvenes. Si bien es cierto que la proporción de desarrollar este virus es de 2 a 1 de mujeres frente a hombres, los expertos aconsejaron extender su vacuna a la población masculina, por varias razones. En primer lugar, porque no suele ser diagnosticado precozmente. Es una infección de los tejidos que no presenta síntomas, tiene un alto potencial de convertirse, a largo plazo, en un carcinoma -de hecho, el 50% del cáncer de pene esta asociado a esta patología-.Especialista en Ginecología y Obstetricia
11 sur 1503 - 101 Col. Santiago
Puebla, Pue.
www.drbenjamingloria.com
Tel: (222) 2-37-54-15
La Cura del VPH
 |
| Colposcopía |
 La vacunación contra el VPH es fundamental para activar el aparato inmunológico y evitar recidivas. En la mayoría de los casos de nuevas apariciones de verrugas o condilomas después de tratamiento el común denominador es la falta de la inmunización mediante los esquemas conocidos. Se debe vacunar y tratar igualmente a la pareja sexual.
La vacunación contra el VPH es fundamental para activar el aparato inmunológico y evitar recidivas. En la mayoría de los casos de nuevas apariciones de verrugas o condilomas después de tratamiento el común denominador es la falta de la inmunización mediante los esquemas conocidos. Se debe vacunar y tratar igualmente a la pareja sexual. Especialista en Ginecología y Obstetricia
11 sur 1503 - 101 Col. Santiago
Puebla, Pue.
www.drbenjamingloria.com
Tel: (222) 2-37-54-15
domingo, 2 de marzo de 2014
Noticias Vacuna VPH
Vacunarse contra el papiloma no lleva a tomar más riesgos en las relaciones sexuales
-
NUEVA YORK, 3 Feb. (Reuters/EP) -Las mujeres jóvenes que reciben la vacuna frente al virus del papiloma humano (VPH) no ven esta protección como una oportunidad o una licencia para mantener relaciones sexuales con más parejas o renunciar a los preservativos, según los resultados de un estudio publicado en la revista 'Pediatrics'.A pesar de que los Centros para el Control y la Prevención de Enfermedades (CDC, en sus siglas en inglés) recomiendan la vacunación de niños y niñas para evitar los contagios por este virus de transmisión sexual, responsable del cáncer de cérvix, antes de su aprobación había padres que veían esa vacunación con preocupación porque podía promover prácticas sexuales de riesgo.Por ello, una vez aprobada la vacuna un equipo dirigido por la doctora Jessica Kahn, del Hospital Infantil de Cincinnati en Ohio (Estados Unidos), quiso comprobar si se había producido algún cambio en el comportamiento de las jóvenes a raíz de su vacunación.Sin embargo, han visto que "hay tantos factores que influyen en las adolescentes a la hora de tener relaciones sexuales o no, limitar el número de parejas o usar anticonceptivos, que la vacuna juega un papel muy, muy pequeño en sus decisiones", explica esta experta.En su estudio participaron 339 mujeres jóvenes de entre 13 y 21 años que estaban recibiendo la primera de las tres dosis que tiene la vacuna contra el VPH. La mayoría de las mujeres eran de raza negra y procedían de familias de bajos ingresos.Los investigadores preguntaron a las participantes por la importancia que daban al sexo seguro y por su preocupación por las enfermedades de transmisión sexual. Asimismo, les preguntaron por sus hábitos sexuales dos y seis meses después de recibir la dosis.Tras la primera dosis, la mayoría de jóvenes seguían considerando necesario usar preservativos y mantener relaciones sexuales de forma segura. En una escala de 0 a 10, donde las puntuaciones más bajas indicaban una mejor comprensión de los riesgos, los participantes obtuvieron un 1,6 de media.CONVENCIDAS DEL RIESGO DE PODER CONTAGIARSE* Además, la mayoría de las participantes en el estudio también aseguraban que la vacuna contra el VPH protege contra las enfermedades de transmisión sexual y puntuaron con un 3,9 de media sus percepciones sobre el riesgo de estas infecciones."La gran mayoría de niñas seguía optando por comportamientos sexuales más seguros cuando se vacunaron", reconoce Kahn, ya que de entre las mujeres que dijeron que nunca habían tenido relaciones sexuales tras recibir la primera dosis, sólo el 20 por ciento admitieron que las habían tenido seis meses después.Y de las que ya mantenían relaciones sexuales cuando comenzó el estudio, cerca de dos tercios dijeron seis meses que habían utilizado un preservativo en su última relación con su pareja, y sólo alrededor de un tercio reconoció haber tenido más de dos parejas sexuales desde la anterior visita.Pese a estos datos, Kahn ha reconocido que está preocupada porque hay muchos padres que siguen dudando de la conducta sexual de sus hijas a raíz de la vacunación y, por ende, podrían disuadirlas de recibir la vacuna.Más aun cuando las tasas de vacunación contra el VPH son relativamente bajas, ya que sólo una de cada tres niñas de entre 13 y 17 años habían recibido las tres dosis en 2012.Hazle una pregunta al doctor sobre este tema Dr. Benjamín Gloria Avila
Especialista en Ginecología y Obstetricia11 sur 1503 - 101 Col. SantiagoPuebla, Pue.Tel: (222) 2-37-54-15
Noticias VPH Estudio VPH en Puebla
FACTORES DE RIESGO PARA LA INFECCIÓN CERVICAL POR EL VPH EN PACIENTES VIH+, ATENDIDAS EN EL CAPASITS DEL HOSPITAL GENERAL DE PUEBLA, MÉXICO.
Noticias VPH
Tratamientos de vacunas producen desaparición de Lesiones cervicales
Por Sarah Jones Bruyn
Tratamientos de vacunación para las mujeres con lesiones cervicales precancerosas de alto grado activan una respuesta inmune de células dentro del tejido dañado y causaron algunas de las lesiones cervicales desaparecer , son los resultados preliminares que un ensayo pequeño encontró .
Los resultados , reportados en línea en la revista Science Translational Medicine , sugieren que la medición de las respuestas del sistema inmune directamente en las lesiones pueden llegar a ser más precisos en la evaluación de las vacunas terapéuticas que el análisis de sangre tradicional .
Encontramos sorprendentes cambios del sistema inmune dentro de las lesiones cervicales , que no eran tan evidentes en muestras de sangre periférica de los pacientes ", explicó Trimble .
Referencias
Maldonado L , Teague JE , Morrow MP, et al. Intramuscular vacunación terapéutica orientación de HPV16 induce respuestas de células T que localizan en lesiones de la mucosa . Ciencia Traductores Med . 29 de enero 2014 . DOI: 10.1126/scitranslmed.3007323 .
Virus del Papiloma Humano
Virus del Papiloma Humano
 |
| Detalle del canal cervical |
 |
| Vacuna Gardasil |
 |
| Vacuna Cervarix |
Datos relevantes del VPH:
Tratamiento del VPH
Especialista en Ginecología y Obstetricia
11 sur 1503 - 101 Col. Santiago
Puebla, Pue.
www.drbenjamingloria.com
Tel: (222) 2-37-54-15





